Découvrir une petite excroissance sur la peau de ton bébé fait souvent peur. Spoiler : la plupart du temps, il s’agit d’une verrue bénigne causée par un virus (le VPH). Cet article explique comment faire l’identification, quels soins essayer à la maison et quand consulter en pédiatrie ou en dermatologie. Les explications sont pratiques, sans jargon inutile, pour t’aider rapidement à décider ce qui convient à ta famille.
Les verrues chez le très jeune enfant restent rares mais possibles. Elles se transmettent par infection de la peau ou par contact indirect (serviettes, jouets). Plusieurs options de traitement existent, mais l’attitude dépend de l’âge, de la localisation et du degré d’inconfort. Voici l’essentiel à connaître pour agir sans panique.
- En bref :
- Quoi : excroissance cutanée due au virus du papillome humain.
- Qui : rare chez le bébé, plus fréquent à l’âge scolaire (10–20 %).
- Diagnostic : observation clinique — couleur, surface et position aident à l’identification.
- Soins : hygiène, protection de la peau, verrucides adaptés et avis médical si douleur ou doute.
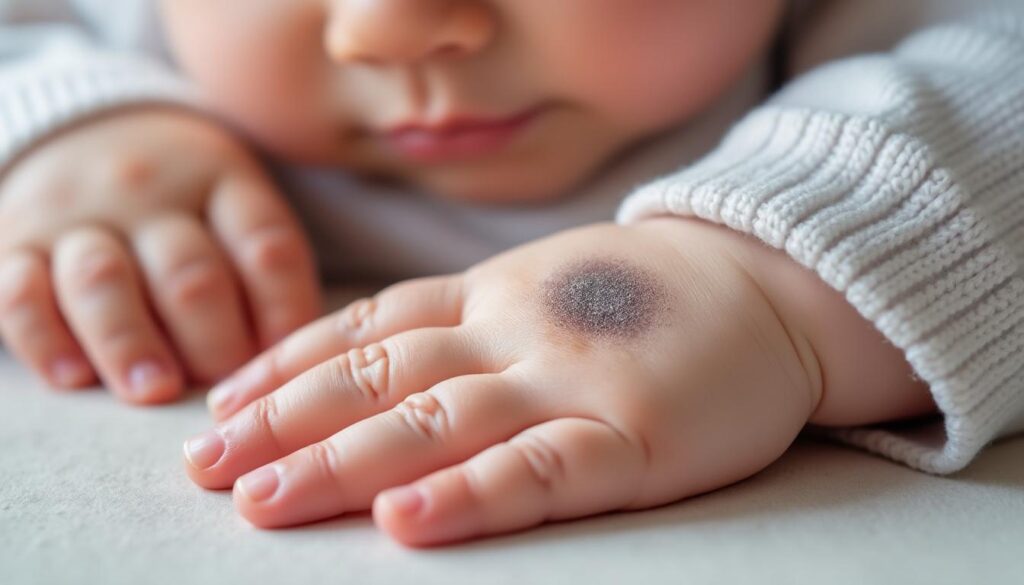
Comment identifier une verrue chez ton bébé : signes visibles et critères
Une verrue se manifeste souvent comme une petite excroissance de la peau, ferme, parfois rugueuse ou lisse selon le type. Elle peut être isolée ou en groupe, de couleur chair, gris-jaune ou rosée.
Surveille la forme : présence de petites ponctuations sombres (vaisseaux), une surface cornée ou un léger anneau de peau dure autour de la lésion. Ces éléments aident à la diagnostic visuel.
Si la lésion saigne, s’étend rapidement, provoque une douleur importante ou se situe sur les parties génitales, demande un avis en pédiatrie ou en dermatologie. Mieux vaut vérifier plutôt que d’attendre.
Signes distinctifs par localisation
Sur la plante du pied, la verrue peut être douloureuse à la marche et aplatie par la pression. Sur les mains ou le visage, les verrues planes sont souvent plus lisses et moins saillantes.
Les verrues autour des ongles ou sur les doigts montrent souvent une surface rugueuse et peuvent entraîner des fissures si l’enfant gratte. L’infection locale augmente si la peau est humide ou abîmée.
Phrase-clé : observer la forme et la texture guide souvent la décision d’attendre ou de traiter.
Pourquoi et comment le virus provoque des verrues chez le bébé
Les verrues sont causées par le virus du papillome humain (VPH), un groupe de souches qui colonisent l’épiderme. Le virus pénètre quand il y a une micro-brèche dans la peau — frottement, eczéma ou peau macérée favorisent l’entrée.
La transmission se fait par contact direct peau à peau ou via des objets contaminés (serviette, débarbouillette). Une peau humide est plus à risque d’être infectée.
Le système immunitaire du nourrisson étant immature, la persistance est possible mais la guérison spontanée reste fréquente sur plusieurs mois à quelques années.
Phrase-clé : l’infection est fréquente mais la majorité des verrues restent bénignes et finissent par régresser.
Types de verrues chez l’enfant : description et implications pour le traitement
Plusieurs formes existent et la prise en charge diffère selon le type et l’âge.
| Type | Apparence | Localisation fréquente | Implication pour le traitement |
|---|---|---|---|
| Verrues vulgaires | Rugueuses, gris-jaune, parfois près des ongles | Mains, doigts | Verrucides topiques ou surveillance; éviter interventions agressives chez le bébé |
| Verrues planes | Petites, plates, roses | Visage, mains | Souvent observation; traitements doux si esthétique ou propagation |
| Verrues plantaires | Dures, parfois douloureuses à l’appui | Plante du pied | Traitement si douleur : verrucides, avis du dermatologue pour cryothérapie |
| Filiformes | Excroissances fines, allongées | Visage, cou, péribuccal | Souvent retirées si gêne; prudence sur le visage du nourrisson |
Phrase-clé : connaître le type oriente la stratégie — observation, verrucide ou avis spécialisé.
Options de traitement adaptées au bébé : ce qui marche (et ce qu’on évite)
La plupart des verrues disparaissent spontanément en quelques mois à quelques années. Le choix d’un traitement dépend du confort de l’enfant, de la localisation et du risque de propagation.
Les options possibles : surveillance, verrucides topiques à base d’acide salicylique, dispositifs de cryothérapie douce vendus en pharmacie, ou prise en charge par un dermatologue pour des cas résistants. Chez le bébé, privilégier les méthodes douces et l’avis médical avant toute application agressive.
À éviter : laser, bistouri électrique ou solutions très irritantes sans contrôle médical, surtout chez les nourrissons. Ces méthodes peuvent être traumatisantes et laisser des cicatrices.
Phrase-clé : commencer par des mesures douces et consulter si la lésion ne cède pas ou se complique.
Comment utiliser un verrucide en sécurité
Si l’option choisie est un traitement en vente libre, préparer la zone : bain ou douche pour ramollir la couche cornée, limage doux de la peau morte (si toléré), puis application localisée.
Protéger la peau saine autour avec un pansement ou du vernis à ongles; utiliser l’applicateur pour viser la lésion uniquement. Respecter la durée et la fréquence indiquées sur la notice; interrompre si irritation importante et consulter.
Phrase-clé : une application précise protège la peau saine et améliore l’efficacité.
Soins quotidiens et prévention : gestes simples à appliquer
La prévention limite la transmission entre membres du foyer et réduit le risque de nouvelles lésions.
- Lavage fréquent des mains après contact avec la lésion ou les zones suspectes.
- Serviettes, gants et débarbouillettes séparés pour l’enfant atteint.
- Nettoyage régulier du sol de la salle de bains et des baignoires si un membre est porteur.
- Éviter de gratter ou pincer la verrue pour limiter la dissémination du virus.
- Protéger la peau (crème barrière, éviter macération) pour limiter les portes d’entrée.
Phrase-clé : des gestes simples interrompent souvent la chaîne de transmission au sein de la famille.
Quand consulter la pédiatrie ou la dermatologie ? Signes d’alerte
Consulter si la verrue : est douloureuse au point de gêner la marche ou l’alimentation, saigne facilement, se multiplie rapidement ou change d’aspect. La localisation génitale ou péri-anale nécessite un avis prompt.
Rechercher aussi un avis si l’enfant a un terrain immunodéprimé, un eczéma étendu ou si la lésion ne répond pas à plusieurs mois de traitement doux. Le dermatologue proposera des options adaptées et expliquera les risques et bénéfices.
Phrase-clé : mieux vaut consulter quand le doute porte sur la sécurité, la douleur ou l’évolution rapide.
Une verrue est-elle dangereuse pour mon bébé ?
Non, la plupart des verrues sont bénignes. Elles résultent d’une infection par le VPH et ne deviennent que très rarement malignes. L’essentiel est de surveiller la douleur, l’infection secondaire ou une évolution rapide qui nécessiterait un avis médical.
Peut-on utiliser les verrucides vendus en pharmacie pour un nourrisson ?
Certains verrucides doux peuvent être utilisés, mais il faut faire très attention à la zone saine autour et privilégier l’avis du pédiatre avant d’appliquer tout produit sur la peau d’un nourrisson.
Comment éviter que la verrue se transmette aux autres enfants à la maison ?
Sépare les serviettes et débarbouillettes, lave les mains régulièrement, nettoie les surfaces humides (bain, sol de salle de bains) et évite de laisser l’enfant marcher pieds nus dans des lieux partagés.
Combien de temps met une verrue pour disparaître ?
Beaucoup de verrues disparaissent spontanément en quelques mois à quelques années. Le délai varie selon le type de verrue et la réaction immunitaire de l’enfant. Si la verrue persiste ou gêne, un traitement ciblé peut accélérer la guérison.